Lupus Eritematoso Sistémico (LES) abordaje terapéutico desde la medicina funcional y nutricional

¿Qué es el Lupus Eritematoso Sistémico?
El Lupus Eritematoso Sistémico o LES es una enfermedad autoinmune que tiene múltiples presentaciones clínicas y puede atacar varios órganos, es más común en mujeres que en hombres con un ratio 10:1 y su pico de incidencia está entre los 15 y los 40 años. Tiene una prevalencia de 1 en cada 2.000 personas.
¿Cómo se diagnostica el Lupus Eritematoso Sistémico?
Los criterios de clasificación EULAR / ACR 2019 para LES incluyen ANA positivo al menos una vez como criterio de entrada obligatoria; seguido de criterios aditivos ponderados agrupados en siete dominios clínicos (constitucionales, hematológicos, neuropsiquiátricos, mucocutáneos, serosos, musculoesqueléticos, renales) y tres inmunológicos (anticuerpos antifosfolípidos, proteínas del complemento, anticuerpos específicos de LES) y ponderados de 2 a 10.
Tabla 1. Criterios del EULAR/ACR para Lupus Eritematoso Sistémico. Fuente: https://escuelitamedica.com/2019/11/07/lupus-2019-eular/

Cómo se manifiesta el Lupus Eritematoso Sistémico?
Los órganos más comprometidos por el LES son:
Sistema mucocutáneo.
Del 80 al 90% de los pacientes afectados por LES tienen compromiso mucocutáneo.
La manifestación más común es el Lupus Discoide que puede ocurrir aisladamente o coexistir con una forma de Lupus Sistémico. Sin embargo, las lesiones cutáneas ocasionadas por Lupus pueden tornar diferentes formas y simular otro tipo de enfermedades dermatológicas.

La manifestación cutánea más característica del LES es el eritema malar en alas de mariposa que afecta del 30 al 60% de los pacientes con lupus.

Otras lesiones que pueden estar presentes en el lupus son ulceras orales, nasales o anales.
Sistema musculoesquelético.
El dolor articular está presente en el 76% de los casos, sin embargo, en su mayoría no está acompañado de los clásicos signos de inflamación (edema, calor, rubor).
A diferencia de la Artritis Reumatoide, el dolor articular del LES no es deformante. En el 5 a 10% de los casos puede ocurrir necrosis de los huesos de la cadera o del hombro.
Compromiso Renal en el Lupus.
La presencia de nefritis lúpica, como se denomina la afección del riñón por el lupus es un indicativo de la gravedad de la enfermedad. Se clasifica de acuerdo a la OMS, del I al V dependiendo de los niveles de proteína en orina (proteinuria).
La nefritis lúpica es la principal causa de muerte en los pacientes con LES.
Sistema Nervioso.
Aproximadamente dos de cada tres pacientes con Lupus tienen síntomas neuropsiquiátricos, si bien los mecanismos por los cuales el tejido cerebral se ve afectado no son muy bien entendidos, se cree que la neuroinflamación, la vasculopatía y la trombosis median el daño neuronal.
Si bien en los criterios de diagnóstico del LES están las convulsiones y psicosis, los síntomas neurológicos en el lupus abarcan varios síndromes del sistema nervioso central, periférico y autónomo, así como varios desordenes psiquiátricos.
El paciente puede cursar con ansiedad, dificultad para concentrarse, pérdida de atención y memoria e incluso estados confusionales.
Un síndrome similar a la esclerosis múltiple también ha sido descrito en algunos pacientes con Lupus Eritematoso Sistémico.
Sistema Cardiovascular y Lupus.
La pericarditis puede ocurrir hasta en un 45% de los casos de LES, se caracteriza por la queja por parte del paciente de dolor torácico retroesternal, el dolor se agrava con la inspiración, la tos y al tragar alimentos sólidos.
Insuficiencia aortica también ha sido reportada en los paciente con Lupus, y endocarditis verrucosa también llamada endocarditis de Libman-Sacks, por lo que las válvulas deben ser remplazadas quirúrgicamente.
La mortalidad por infarto agudo de miocardio en pacientes con LES es 10 veces superior a la población general.
Sistema Respiratorio
Hasta un 30% de los pacientes con LES tienen algún grado de afección pleural o pulmonar, a diferencia del compromiso renal, no suele amenazar la vida de estos pacientes. Suele ocurrir derrame pleural bilateral detectable en una radiografía de torax.
Alteraciones Hematológicas en Lupus.
La anemia puede estar presente hasta en el 10% de los casos, sin embargo, en pacientes con severo compromiso renal la anemia es una constante. Y la leucopenia llega a un 50% de los casos. La trombocitopenia puede ser una manifestación inicial de la enfermedad.
Biomarcadores en el Lupus
Los Anticuerpos Antinucleares (ANAs) positivos es una de las más importantes anormalidades presentes en los pacientes con Lupus. Sin embargo, hay que tener en cuenta que hasta un 2% de mujeres jóvenes pueden tener ANAs positivos sin ninguna enfermedad.
En contraste Anticuerpos contra DNA de doble cadena dsDNA tiene mayor importancia diagnóstica. Otros anticuerpos que pueden dar positivos son el Anti-Sm, Anti-Ro y Anti-La sobre todo si se solapa con un Síndrome de Sjögren.
Una prueba de CH50 que mide las principales proteínas del complemento da resultados anómalos.
La medición de las fracciones C3 y C4 del complemento sérico que pueden estar disminuidos. De hecho, como veremos a continuación, el Lupus Eritematoso Sistémico es en realidad una enfermedad que se origina por una falla en el sistema del complemento.
Fisiopatología Molecular en el Lupus Eritematoso Sistémico.
Hoy en día entendemos que el LES es una enfermedad que se origina por una alteración en el funcionamiento de la cascada del complemento.
El complemento, son una serie de proteínas que forman parte del sistema inmunológico innato, por lo que responde de manera rápida y poco selectiva a amenazas externas:
- Facilita la destrucción de patógenos por fagocitosis (opsonización).
- Tiene acción de daño de las células invasoras (acción citolítica).
- Además de potencia la respuesta inflamatoria, pues llama a otras células al sitio donde se activa (proinflamatoria).
El sistema del complemento incluye más de 30 proteínas y dentro de ellas se encuentran unas moléculas llamadas componentes que se designan con la letra C y un número del 1 al 9 para identificarlos, y se activan en cascada para ejercer sus funciones.
Existen tres vías de activación del complemento (Clásica, Lectinas y Alternativa), pero todas terminan en la formación de un Complejo de Ataque de Membrana (MAC) que no es otra cosa que un poro o hueco en la membrana del organismo invasor que genera un desequilibrio electrolítico y termina con la muerte del microorganismo invasor.
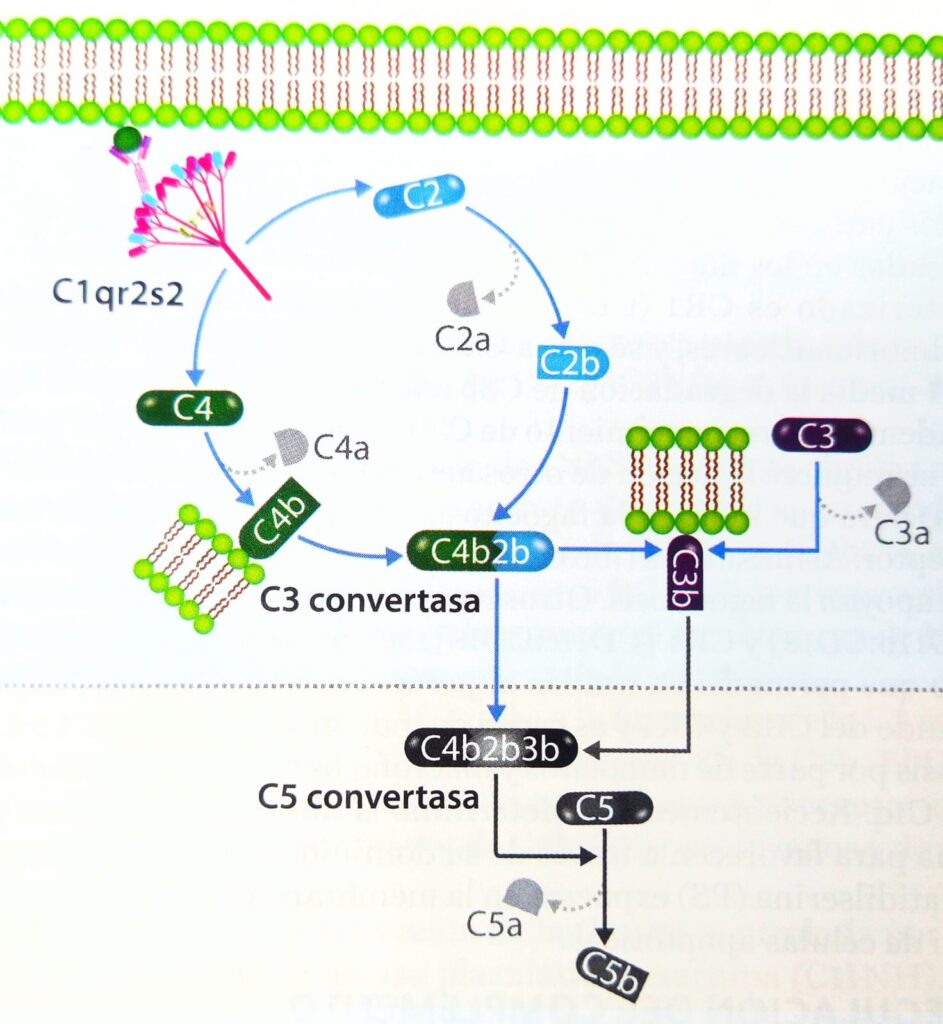
Esquema representativo que muestra la activación del sistema del complemento por la VÍA CLÁSICA en la que está involucrado el complejo Antígeno – Anticuerpo, el primer elemento de esta vía es el C1q.(Deficiente en el LES) que al unirse a la superficie de los patógenos, esta C1 se rompe generando C2 y C4. La C4b2b se une a la membrana de los patógenos generando la C5 convertasa que es común a las otras vías de activación del complemento.

La VÍA ALTERNA requiere en un inicio cuatro proteínas C3, factor B, Factor D y Factor P. Es independiente del complejo Antígeno – Anticuerpo y reconoce directamente los componentes de microorganismos, tiene un papel importante en las etapas tempranas de las infecciones.

VÍA DE LAS LECTINAS, también es independiente de los anticuerpos, su principal función es favorecer la fagocitosis, se inicia con la exposición de la Proteína de Unión a Manosa (MBL). La MBL posee un dominio para reconocimiento de carbohidratos el cual puede unirse a Manosas que están expuestas en la superficie de los patógenos.

Las tres vías coinciden en la formación de C5 convertasa, que con los componentes 6, 7, 8 y 9 ensamblan el Complejo de Ataque de Membrana (MAC), que es un poro en la membrana del patógeno que causa la lisis y la muerte del organismo invasor.
Fuente de gráficos: Inmunología de Pavon
Varios sistemas del complemento pueden “marcar” patógenos para facilitar la acción de los fagocitos, a esto se le llama opsonización.
Por lo general las células fagocíticas profesionales (macrófagos y células dendríticas) eliminan con rapidez las células apoptóticas en un proceso en el cual el buen funcionamiento del complemento es crucial, la remoción de las células apoptóticas en fase temprana evita la liberación de sus contenidos intracelulares.
La deficiencia de C1q se asocia con la forma grave de LES. Al fallar el complemento, hay una capacidad reducida de eliminación de células apoptóticas, esta acumulación de células apoptóticas deja expuesto material nuclear sin que haya una lisis previa (autoantígenos RNA y DNA), por lo que hay sobreproducción de autoanticuerpos antiDNA (inmunocomplejos), que se acumulan en varios tejidos especialmente en el glomérulo del riñón.
En otras palabras, la acumulación de células apoptóticas libera y expone al sistema inmunológico a autoantígenos qué, en el caso de que el complemento funcionara correctamente, serían eliminados con rapidez e inaccesibles para el sistema inmunológico y no se formarían estos inmunocomplejos.
Otro de los hallazgos en LES es que los circuitos reguladores de la autoinmunidad se encuentran alterados.
Tratamiento del Lups Eritematoso Sistémico.
En Lupus hay un gran arsenal terapéutico alopático amplio, consistente en:
- Antiinflamatorios No Esteroideos (AINES).
- Corticosteroides (prednisolona).
- Antimaláricos (hidroxicloroquina).
- Inmunomoduladores (Dapsone).
- Inmunosupresores (Azatriprina, Metotrexate).
- Inhibidores de la acción de Linfocitos T (Ciclosporina).
- Agentes citotóxicos (Ciclofosfamida).
- Inhibidor de la enzima inosin monofosfato dihidrogenasa (Micofelonato mofetilo).
- Inhibidores de la enzima dihidroorotato dehidrogenasa (Lefluonamide).
- Anticuerpos monoclonales depletores de la células B (Rituximab).
La combinación de medicamentos depende de la clínica del paciente y del grado de afectación sistémico que el paciente presente.
En mi experiencia clínica, es preferible utilizar los medicamentos funcionales y homotoxicológicos como apoyo de los medicamentos alopáticos y no en sustitución.
El inicio temprano de una dieta renal baja en sodio y baja en azoados es importante para evitar el empeoramiento de la función renal.
La piedra angular del manejo funcional y homotoxicológico está en suministrar suplementos con poder antiinflamatorio (anti IL-1, ácidos grasos omega 3); inmunomoduladores (interferon gamma); y medicamentos que mejoren la función renal mediante soporte metabólico y función diurética (Guna 15 Kideny o Guna 24 Diur).




La ventaja es que estos productos al ser de bajas dosis no presentan efectos adversos y se pueden utilizar conjuntamente con la medicina tradicional.
Bibliografía
Klippel, Primer on the Rheumatic Diseases. 13 Ed. Ed Springer.
Pavon, Inmunología molecular, cellular y trasalcional 2 Ed. Ed Wolters kluwer.